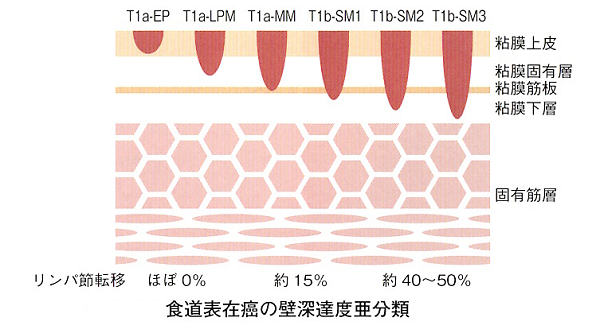
食道がんでは、深達度(がんの深さ)が粘膜層(T1a)のうち、上皮内(EP)/粘膜固有層(LPM)内にとどまる病変では、リンパ節転移の可能性はほとんどなく内視鏡治療により十分に根治性が得られるとされています。
深達度が粘膜筋板(MM)、粘膜下層にわずかに浸潤するもの(SM1:粘膜下層200μmまで)も内視鏡治療は可能ですが、リンパ節転移の可能性が10~20%程度あるとされています。しかしながら、他の治療法はより侵襲的となることを考慮し、新しい食道癌ESD/EMRガイドラインではまずは内視鏡治療も検討してよいことになりました。
病理結果によっては手術や化学放射線療法などの追加治療が必要となる場合があります。粘膜下層に深く入ったもの(SM2・SM3:粘膜下層200μm以上)は、リンパ節転移の可能性が40%以上あり、表在癌であっても進行癌(固有筋層より深く浸潤した癌)に準じて、手術または化学放射線療法が推奨されています。
野中康一,他.上部消化管内視鏡マル秘ノート.医学書院,2016 より転載
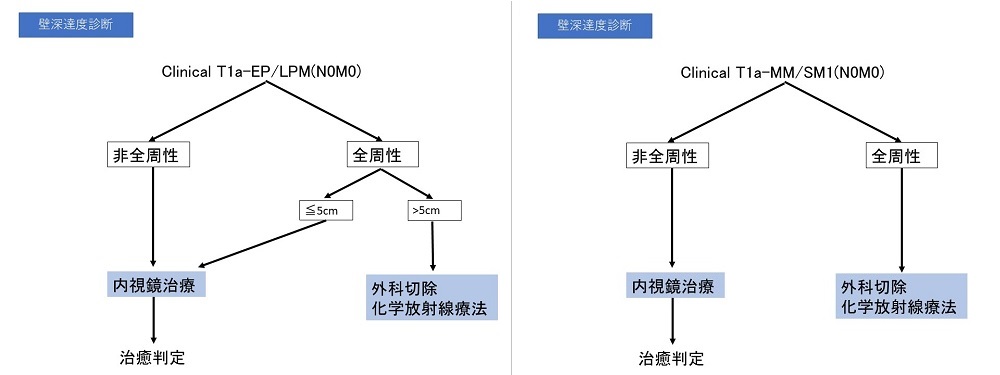
食道癌に対するESD/EMRガイドラインを参考に作成
図1 食道がんに対する内視鏡的粘膜下層剥離術(ESD)
※内視鏡治療後の狭窄予防について
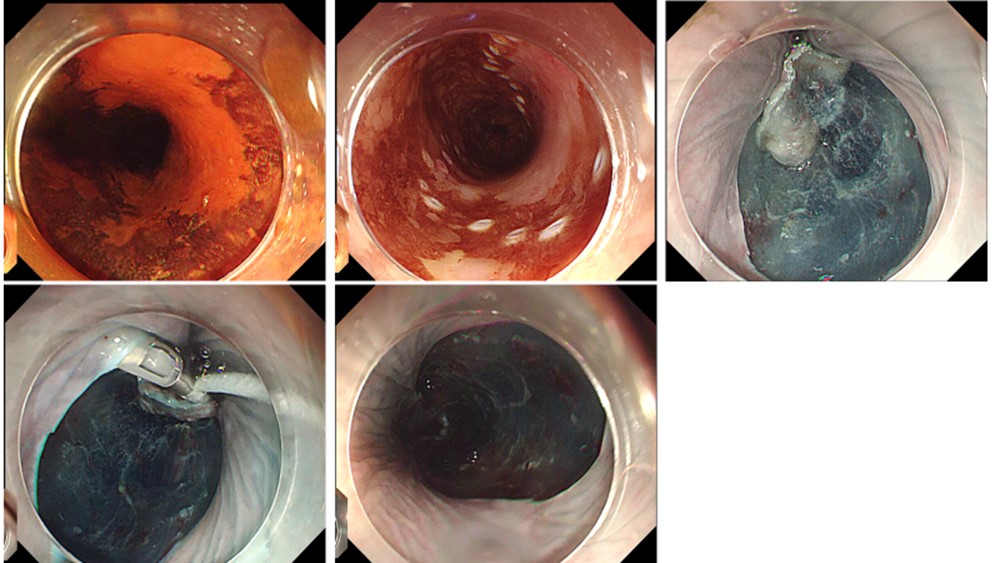
深達度が浅い病変(上記のEP/LPM病変)でも、切除範囲が広範囲となる症例、特に全周性の病変では切除後の潰瘍治癒に伴う狭窄が問題となります。狭窄予防処置を行わなかった場合には狭窄がほぼ必発であり(図2)、狭窄が生じた際には通過障害により患者様の生活の質(QOL)が著しく低下します。狭窄が生じた場合には、狭くなった部分をバルーンで拡張する処置を行いますが、バルーン拡張だけでは改善が乏しく治療に難渋する場合があります。
近年では、内視鏡治療直後の潰瘍部にステロイドの局注を行ったり、ステロイドの内服を行ったりすることで、ある程度狭窄予防ができるようになってきました(図3)。それでも全周性で切除範囲が広い病変では狭窄のリスクが高いため、最新のガイドラインでは、長径50mm以下の病変では狭窄予防を併用した上での内視鏡治療、長径50mm以上の病変では、最初から外科手術や化学放射線療法を行うことが弱く推奨されています。
図2 狭窄を来してバルーン拡張を要した症例
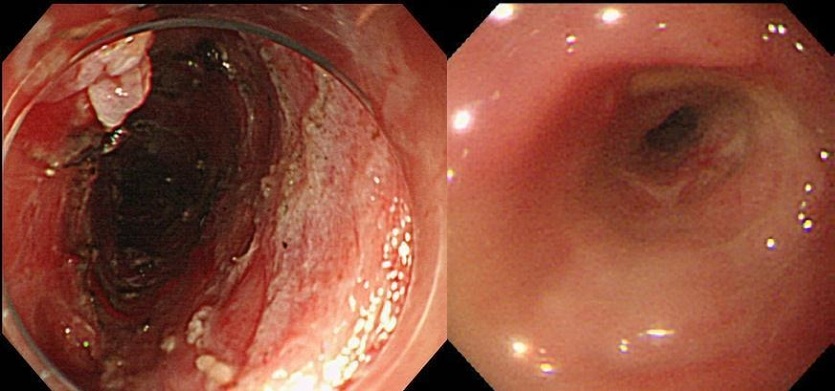
図3 ステロイドを投与し狭窄を回避し得た症例

